Leki i zasady leczenia. Jak prawidłowo używać inhalatorów?
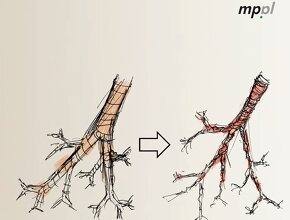
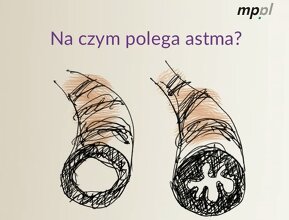
Podstawą leczenia astmy jest stosowanie leków przeciwzapalnych, ponieważ astma jest chorobą zapalną układu oddechowego. Leki przeciw astmie pozwalają utrzymać chorobę pod kontrolą. Ich regularne stosowanie zapobiega występowaniu objawów choroby, takich jak kaszel, świsty, uczucie duszności, zapobiega zaostrzeniu astmy oraz pogarszającej się czynności płuc. Leki muszą być stosowane regularnie i niezależnie od obecności objawów, bo, jak wspomniałem, proces zapalny w układzie oddechowym odbywa się ciągle. Największe znaczenie mają glikokortykosteroidy i steroidy wziewne. To nie są te złe steroidy, które stosują kulturyści czy też doping w sporcie, to są steroidy wziewne – bardzo łagodnie działające leki, które znoszą proces zapalny. Bardzo rzadko wywołują działania niepożądane. Właśnie one leczą astmę, czyli hamują proces zapalny w oskrzelach, będący przyczyną objawów. Większość pozostałych leków, w tym leki stosowane w celu złagodzenia objawów nie wpływają istotnie na proces zapalny w oskrzelach. Możemy znieść duszność, znieść kaszel, ale na chwilę. Steroidy wziewne powodują, że ten kaszel i duszności oddalają się na wiele dni tygodni, a czasami nawet na wiele miesięcy.
Inną grupą leków na astmę są leki przyjmowane doraźnie, tak zwane uwalniające od objawów. Przynoszą one ulgę, zmniejszając nasilenie objawów, ale nie leczą tej choroby. Stosuje się je doraźnie w razie nasilenia objawów astmy – kaszlu, duszności czy też świszczącego oddechu. Nie leczą one objawów choroby, dlatego u większości chorych konieczne jest regularne stosowanie leku przeciwzapalnego.
Leki, które kontrolują chorobę, czyli glikokortykosteroidy wziewne, nazywane steroidami, GKS, leczą astmę, hamując proces zapalny w oskrzelach. Długo działające leki rozszerzające oskrzela, czyli przede wszystkim leki działające na receptor beta, który powoduje rozszerzenie oskrzeli czy też leki przeciwcholinergiczne, pomagają kontrolować objawy, ale nie hamują procesu zapalnego w oskrzelach. Nigdy nie wolno ich stosować bez glikokortykosteroidu wziewnego. Zwiększa to niestety ryzyko zgonu z powodu astmy, bo maskuje objawy choroby. Organizm przyzwyczaja się do tych leków. Leki przeciwleukotrienowe hamują niekorzystne działanie leukotrienów, czyli substancji, które są uwalniane przez komórki zapalne, i które nasilają skurcz oskrzeli i procesy zapalne w obrębie błony śluzowej oskrzeli. Oczywiście bardzo silnie działającymi lekami, bardzo skutecznymi są glikokortykosteroidy doustne. To są leki, które się przyjmuje w przypadku albo bardzo ciężkiej postaci choroby, albo zaostrzenia, na które już nie działa konwencjonalne leczenie.
Do leków kontrolujących chorobę zalicza się również leki biologiczne – omalizumab i mepolizumab. To są przeciwciała monoklonalne uszyte na miarę leczenia, działające albo przeciwko IgE i IgG, albo przeciwko interleukinie-5. Efekt kliniczny to jest zmniejszenie liczby zaostrzeń i liczby objawów astmy oskrzelowej.
Skupię się teraz na steroidach wziewnych. To jest najważniejsza grupa leków stosowanych w astmie. To są jedyne leki, które zmniejszają śmiertelność u pacjentów chorych na astmę. One najskuteczniej hamują proces zapalny w oskrzelach, który leży u podłoża choroby. W zwykle stosowanych dawkach nie mają w ogóle działań niepożądanych, w odniesieniu do całego organizmu, czyli tak zwanych ogólnoustrojowych. Większość preparatów może powodować chrypkę, grzybicę, pleśniawki w jamie ustnej, ale tak naprawdę można tym objawom zapobiegać, płucząc usta lub płucząc gardło po inhalacji. Przyjmujemy je regularnie, niezależnie od obecności objawów. To bardzo ważne, bo wielu chorych przestaje przyjmować leki regularnie, zaraz po tym jak ustąpią objawy. Astma będzie przeszkadzać przez całe życie. To od Państwa determinacji w walce z procesem zapalnym w obrębie układu oddechowego zależy, czy będą Państwo żyli pełnią życia, czy też będą ograniczeni z powodu astmy. Glikokortykosteroidy wziewne to bezpieczne leczenie, które w sposób bezpieczny uwalnia od objawów, ale trzeba je stosować regularnie. Leki z tej grupy przyjmuje się zwykle dwa razy dziennie – rano i wieczorem, czasami raz dziennie. Wówczas można je przyjmować albo rano, albo w godzinach wieczornych. Ale nie tylko steroidy stosuje się w astmie oskrzelowej. Czasami, kiedy u pacjenta występuje więcej objawów, oprócz steroidów należy dodać kolejne leki, czyli długo działające beta-2-mimetyki. Są to leki stosowane wziewnie. Rozszerzają oskrzela, zmniejszając objawy astmy oskrzelowej, ale nie hamują procesu zapalnego w układzie oddechowym. Leki zarejestrowane obecnie do leczenia astmy stosuje się dwa razy dziennie – rano i wieczorem. Niektóre można stosować raz dziennie. Zwykle leki z tej grupy dołącza się do glikokortykosteroidu wziewnego u chorych, u których pomimo leczenia utrzymują się objawy astmy. Dodatkową grupą leków rozszerzających oskrzela są leki przeciwcholinergiczne. Dołącza się je do leczenia u chorych z objawami astmy utrzymującymi się pomimo stosowania leków, takich jak steroidy i beta-2-mimetyki. Jedyny lek z tej grupy zarejestrowany w astmie, przyjmuje się raz dziennie. Leki przeciwleukotrienowe także mają działanie przeciwzapalne, ale jest ono dużo słabsze, niż w przypadku glikokortykosteroidów wziewnych. Jako jedyne leczenie stosuje się je niekiedy u chorych na bardzo lekką postać astmy, zwłaszcza ze współistniejącym alergicznym nieżytem nosa albo u chorych, którzy nie tolerują glikokortykosteroidów wziewnych. Przyjmujemy je doustnie raz dziennie.
Proszę Państwa, takie jest konkretne leczenie zaostrzenia astmy albo ciężkiej, trudnej do leczenia astmy, czyli glikokortykosteroidy doustne. Stosuje się je w zaostrzeniach, ale nie należy ich stosować przewlekle. Regularnie muszą je przyjmować wyłącznie najciężej chorzy. To jest około 5% chorych na astmę w Polsce. Jest duże ryzyko działań niepożądanych, jeżeli stosuje się je przewlekle. Jeżeli podaje się je kilka razy w roku, przez 2,3 tygodnie, to ryzyko jest niewielkie, ale może się zdarzyć, że pojawią się działania ogólnoustrojowe. Poza okresem zaostrzeń, steroidy doustne przyjmuje się zwykle raz dziennie, rano, w tym przypadku jest to istotne, bo wiąże się z rytmem dobowym wydzielania glikokortykosteroidów. Steroidy doustne powodują liczne działania niepożądane, dlatego stosuje się je wtedy, kiedy naprawdę jest to potrzebne. Proszę omówić ze swoim lekarzem prowadzącym, kiedy powinni Państwo stosować te leki. Działanie niepożądane to oczywiście zwiększenie masy ciała, pogorszenie tolerancji glukozy, czy ryzyko wystąpienia cukrzycy, zwiększone ryzyko zakażeń, spowolnienie gojenia się ran, zmiany w wyglądzie zewnętrznym, zwiększone ryzyko choroby wrzodowej i nadciśnienia tętniczego czy też zmniejszenia stężenia potasu we krwi. Tak naprawdę te efekty pojawiają się wtedy, kiedy bardzo długo stosuje się steroidy doustne, a nie występują w przypadku stosowania leków wziewnych w zwykłych dawkach, dlatego zawsze lepiej regularnie stosować steroidy wziewne. To są leki, które podaje się w dawkach 100 razy mniejszych, niż te które trzeba przyjmować doustnie, bo jeżeli Państwo nie będą stosować glikokortykosteroidów wziewnych, to czasami niestety, my jako lekarze, będziemy musieli Państwu podać steroidy działające ogólnoustrojowo.
Lekami przeciwzapalnymi są również leki biologiczne. To jest przełom w leczeniu astmy oskrzelowej, szczególnie astmy u pacjentów z ciężką postacią tej choroby, ciężką i trudną do leczenia. To są przeciwciała skierowane przeciwko cząstkom uczestniczącym w zapaleniu u chorych na astmę. Zwykle stosuje się je u osób, które przyjmują duże dawki glikokortykosteroidów, razem ze wszystkimi innymi lekami, które są zarejestrowane przeciw astmie, a nadal się mają zaostrzenia, duszności, nadal trafiają do szpitali. Obecnie dostępne na rynku leki można stosować u wybranych chorych, to znaczy, że nie u każdego chorego można je zastosować. Zależy to od wyniku badań dodatkowych, takich jak ocena swoistych przeciwciał – IgE lub liczby eozynofili – jeden z rodzajów leukocytów, czyli tych białych komórek krwi, które bronią nas przed wirusem, bakterią, ale również uczestniczą w reakcji alergicznej.
Proszę zapamiętać – leki kontrolujące chorobę stosuje się regularnie, niezależnie od obecności objawów. Nigdy nie należy odstawiać leków przeciw astmie bez konsultacji z lekarzem, nawet jeśli nie ma objawów. Takie postępowanie może zagrozić Państwa życiu i zdrowiu.
Są też inne metody leczenia astmy oskrzelowej, które nie przynoszą aż tak dużych benefitów dla pacjenta, ale wspomagają nasze wysiłki w zakresie kontroli choroby. To są ćwiczenia kontrolowanego oddychania. Tak naprawdę one nie wpływają na proces zapalny w oskrzelach, w astmie. Żadne metody niefarmakologiczne nie są w stanie zastąpić regularnego stosowania leków. U pacjentów, którzy wiele lat chorują, którzy mają zwyrodnienia w układzie oddechowym można zastosować termoplastykę oskrzeli. Zabieg ten wykonuje się podczas bronchoskopii, tylko u wybranych, najciężej chorych na astmę. Prowadzi on do zmniejszenia objawów, ale nadal nie wiadomo jakie będą odległe konsekwencje termoplastyki. Immunoterapia swoista, czyli odczulanie przynosi dużą korzyść pacjentom, którzy są uczuleni. Jej stosowanie ma sens oczywiście w astmie alergicznej. Regularne podawanie alergenu przyzwyczaja pacjenta do tolerancji czy to byłyby pyłki brzozy, czy też odchody roztoczy kurzu domowego, czy też zarodników grzybów pleśniowych. Tak naprawdę benefity z odczulania są bardzo duże. Niestety cały czas w przypadku immunoterapii iniekcyjnej jest ryzyko reakcji anafilaktycznej, dlatego należy ją stosować wyłącznie przez alergologów w gabinetach i laboratoriach alergologicznych. Immunoterapia podawana podjęzykowo też ma korzystne działanie u części chorych z uczuleniem na roztocza kurzu domowego. W ostatnich standardach leczenia astmy, GINA uznało odczulanie podjęzykowe na roztocza kurzu domowego za standard leczenia astmy oskrzelowej.
Szczepienia. Tak naprawdę, chory na astmę również może się przeziębić, chory na astmę również może zachorować na grypę, więc jeżeli zabezpieczy się chorego na astmę, poprzez szczepienia przed ryzykiem wystąpienia powikłań związanych z infekcją wirusową, jaką jest grypa, to ten pacjent stabilnie choruje. Także zasada numer 1. Pacjenci chorzy na astmę powinni się przynajmniej raz w roku szczepić przeciwko grypie.
Podnosi się coraz bardziej rolę, w odniesieniu do zastosowania witaminy D w strategii leczenia chorych na astmę oskrzelową. Natomiast, tak naprawdę, dotychczas nie potwierdzono, że ma to bardzo duże znaczenie w terapii. Natomiast oczywiście, jeżeli u pacjenta stwierdzono niedobór witaminy D, a u większości Polaków on występuje, dlatego że mieszkamy tu i teraz w naszej strefie geograficznej, gdzie przez połowę dni w roku to słoneczko jest mało intensywnie. Warto jest, jeżeli Państwo mają niedobór witaminy D, suplementować w dawce od 800 do 4000 jednostek na dobę, żeby wyrównać poziom witaminy D. Niektóre informacje wskazują, że tak naprawdę, jeżeli u pacjenta występuje niedobór witaminy D i choruje on na astmę, to potrzebuje więcej leków. U pacjenta w przypadku niedoboru witaminy D częściej wystąpi zaostrzenie, więc polecam Państwu ten pomysł na profilaktykę.
W przypadku leków przyjmowanych doraźnie, leki które przyjmujemy w razie wystąpienia duszności, kaszlu lub innych objawów astmy, powodują one ustąpienie objawów choroby. Służą do zmniejszenia nasilenia objawów. Najczęściej stosuje się leki szybko działające, czyli beta-2-mimetyki, salbutamol albo fenoterol, czasem razem z krótko działającym lekiem przeciwcholinergiczne ipratropium, ale można też zastosować formoterol, jeżeli jest składnikiem łączonym leków przeciwzapalnych i działających doraźnie. Nie należy ich stosować regularnie, bo nie leczą one astmy, a tylko zmniejszają objawy tej choroby. Jeśli Państwo przyjmują lek doraźny częściej niż dwa trzy razy w tygodniu, lub muszą stosować go w nocy, koniecznie powiedzcie o tym swojemu lekarzowi. Prawdopodobnie astma wymyka się spod kontroli i warto jest jeszcze raz się zastanowić, czy przyjmują Państwo optymalne dawki leku, czy też nie należy zwiększyć dawek leków przewlekłych.
Podstawą terapii astmy jest stosowanie inhalatorów. Są bardzo skuteczne. Zawierają małą dawkę leków, która działa w miejscu. gdzie toczy się choroba i nie powoduje działań niepożądanych dla całego organizmu. Jednak warunkiem ich skuteczności jest nauczenie się poprawnej techniki inhalacji i okresowe sprawdzanie jej przez lekarza. Błędy w technice inhalacji powodują, że mniej leku dociera do oskrzeli, zmniejsza się skuteczność leczenia, a więcej leku osiada w ustach i gardle. Zwiększa to ryzyko działań niepożądanych. Także zasada numer 1 – proszę poprosić lekarza, żeby sprawdził za każdym razem, czy Państwo stosują prawidłowo leki wziewne. Są różne rodzaje inhalatorów. Mogą być inhalatory ciśnieniowe, które zawierają sprężony gaz oraz lek, który w wyniku naciśnięcia, wydostaje się na zewnątrz. Aby poprawnie je stosować, konieczne jest synchronizowanie wyzwolenia dawki leku z początkiem wydechu. To nie jest łatwe, należy kilka razy sprawdzić albo poprosić lekarza, żeby nauczył Państwa, jak to robić prawidłowo. Stosowanie tych inhalatorów może ułatwić spejser, czyli specjalna przystawka – tuba, do której wyzwala się dawkę leku i oddycha spokojnie powietrzem, które jest w środku. Następnym rodzajem inhalatorów są inhalatory proszkowe. Zawierają suchy proszek, składający się z leku i z substancji pomocniczych. Aby poprawnie je stosować, konieczne jest wykonanie wdechu o określonej sile. Są różne rodzaje inhalatorów. Niektóre zawierają wiele dawek leków, a do innych trzeba włożyć kapsułkę z lekiem przed każdą inhalacją. Inhalatory typu miękkiej mgły, to aerozole, które powstają wskutek przeciskania się płynu przez specjalne dysze. W tej postaci dostępny jest tylko długo działający lek przeciwcholinergiczny.
Jeśli chodzi o nebulizatory, to jest to większe urządzenie, które zamienia roztwór leku w aerozol dzięki działaniu ciśnienia gazu lub ultradźwięków. Zwykle stosuje się go do podawania leków w zaostrzeniach lub u osób niemogących skorzystać z klasycznych inhalatorów, na przykład dzieci do 4. roku życia. Stosowanie nebulizatorów do regularnego podawania leków zwykle nie jest konieczne. Trudno dokładnie podawać w ten sposób małe dawki leków wymagane w leczeniu przewlekłym. Stosunkowo dużo leku osadza się w ustach i gardle, czyli może dochodzić do działań niepożądanych.
Jeśli chodzi o ogólne zasady stosowania inhalatorów, to przede wszystkim, powinni się Państwo nauczyć się, jak prawidłowo przyjmować te leki. Czy to lekarz, który zleca inhalator powinien Państwa wyedukować, jak go stosować prawidłowo, ale tak czy inaczej należy przygotować inhalator do użycia, czyli zdjąć zatyczkę, potrząsnąć inhalatorem ciśnieniowym czy załadować kapsułkę lub dawkę leków. W przypadku inhalatora proszkowego trzeba wykonać wydech, czyli opróżnić płuca z powietrza. Ten wydech powinien być poza inhalator. Nigdy proszę nie dmuchać do inhalatora, bo w niektórych inhalatorach może to doprowadzić do zawilgocenia leku, czyli wypuszczamy powietrze, wkładamy końcówkę inhalatora do ust i wciągamy. W przypadku inhalatora suchego proszku należy nacisnąć inhalator i wciągnąć lek. W przypadku leku, który jest w postaci gazu sprężonego w inhalatorku pMDI, wykonuje się mocny głęboki wdech, zatrzymuje na chwilę, to może być kilka sekund, żeby lek się przyczepił do tkanki płucnej, a następnie wykonuje spokojny wydech. Po zakończeniu inhalacji koniecznie trzeba wypłukać jamę ustną. W zależności od rodzaju inhalatora, od 10 do 30% leku jest w płucach, ale prawie 70% leku w gardle. To ta część leku odpowiada za powikłania miejscowe, takie jak chrypka, grzybica, uczucie suchości jamy ustnej. Nie należy się denerwować, jeżeli coś przeszkadza w gardle. Jeżeli się wypłucze gardło, tak jakbyśmy płukali chore gardło w trakcie, na przykład terapii anginy, to duża ilość leku zostanie wyrzucona na zewnątrz i bardzo rzadko dochodzi do powikłań miejscowych w postaci grzybicy, chrypki lub uczucia suchości w jamie ustnej.